Онкологические заболевания кроветворной системы сегодня встречаются у людей разного возраста и половой принадлежности очень часто. Одним из самых часто встречаемых видов рака является острый лейкоз. Ежегодно возрастает количество заболевших людей данным недугом. С развитием медицины лечение острого лейкоза дало возможность достичь повышения выживаемости, улучшить качество жизни пациентов. Но, несмотря на это, лейкоз продолжает оставаться тяжелым опасным заболеванием, от которого умирает большое число людей.
Описание патологии
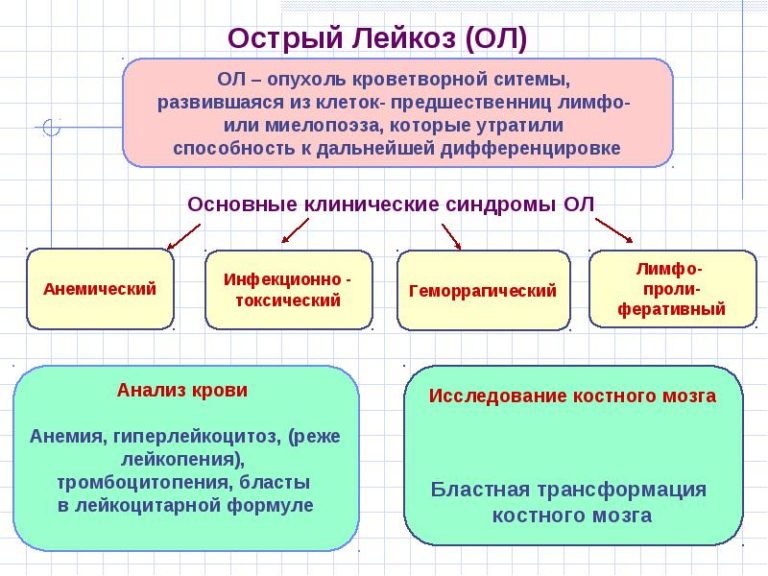
Острый лейкоз – одна из форм лейкемии, характеризующаяся поражением кроветворной системы бластными клетками. При данной патологии происходит мутация стволовых клеток, которые выступают предшественниками элементов крови. В результате этого они не созревают и заполняют собой костный мозг, провоцируя уменьшение количества элементов крови (эритроцитов, тромбоцитов и лейкоцитов). Со временем раковые клетки проникают в ткани печени, лимфатических узлов, селезенки, головного мозга и прочих органов.
Опасность заболевания выражается в поражении ЦНС в первые несколько дней своего развития. Такая форма рака является агрессивной, наблюдается активный процесс деления, а затем роста и размножения патологических клеток костного мозга. Эти аномальные клетки за короткий промежуток времени проникают в кровеносную систему, заменяя здоровые лейкоциты. Как и у большинства опухолевидных заболеваний установить причины патологии достаточно проблематично.
Обратите внимание! Из острой формы заболевания никогда не образуется хронический лейкоз. Исключение составляют некоторые формы острого миелобластного лейкоза, при которых содержание раковых клеток крови доходит до 90%.
Эпидемиология
Во всем мире заболевание возникает у пяти из ста тысяч человек. Оно диагностируется в 60% случаев из общего числа всех лейкозов. При этом в возрасте более сорока лет чаще всего развивается острый миелолейкоз (в 80%случаев), а у детей — острый лимфобластный лейкоз. У детей пик заболеваемости припадает на возраст от двух до пяти лет, а потом от десяти до тринадцати. У взрослых опасный период составляет возраст после шестидесяти лет. Патология наблюдается в одинаковой степени у представителей женского и мужского пола. По прогнозам в ближайшие пять лет число людей во всем мире с данной патологией достигнет шестнадцати миллионов.
Разновидности заболевания и сколько живут с острым лейкозом
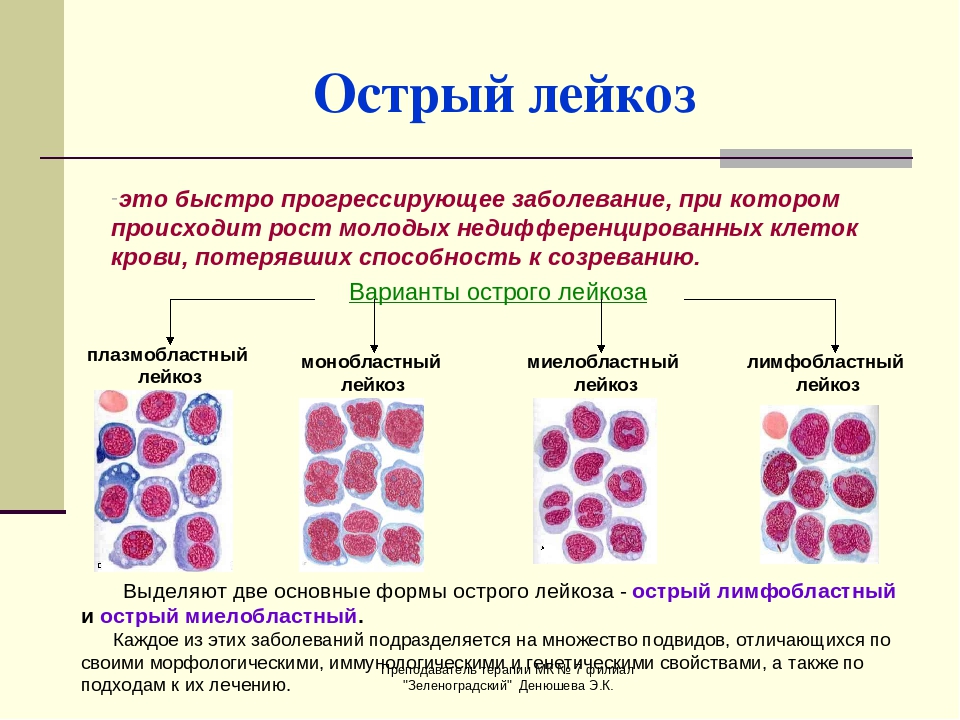
В зависимости от вида пораженных клеток в онкологии выделяют следующие виды заболевания:
- Острый лимфобластный лейкоз (ОЛЛ), характеризующийся поражением костного мозга, а потом и лимфатических узлов, селезенки и вилочковой железы. Дети в возрасте от двух до пяти лет входят в группу риска. Эта патология поражает ЦНС, в крови больного раковые клетки имеют вид лимфобластов, которые не содержат липидов. ОЛЛ имеет две формы: лимфолейкоз В, при котором выживают 30% взрослых и 60% детей, и лимфолейкоз Т, чаще всего приводящий к гибели человека.
- Острый миелолейкоз (ОМЛ), что характеризуется поражением костного мозга, а затем и лимфатических узлов, печени и селезенки, легких, эпителий желудка и кишечника. В крови больного раковые клетки имеют вид миелобластов, в состав которых входят липиды, эстераза и пероксидаза, чего нет при ОЛЛ. Прогноз жизни при данной патологии оптимистический, у одной четвертой части пациентов происходят полные ремиссии.
Обратите внимание! Точное установление вида острого лейкоза необходимо для того, что правильно составить тактику лечения и прогноз для пациента.
Причины развития патологии
Главной причиной развития заболевания выступает мутация стволовой клетки костного мозга, она формирует аномальный клон, из которого начинают бесконтрольно и активно развиваться раковые клетки, замещающие со временем здоровые. Со временем они не погибают, а попадают в кровь, нарушая ее функции. Медицине не известны причины мутационного процесса. Принято считать, что на него оказывают влияние следующие факторы:
- генетическая предрасположенность, наследственность;
- наличие врожденных хромосомных аномалий и патологий (синдром Дауна, Луи-Барра и прочее);
- воздействие радиоактивного облучения, химических канцерогенов, цитостатистических препаратов;
- наличие гематологических болезней, вирусных инфекций;
- вредные привычки.
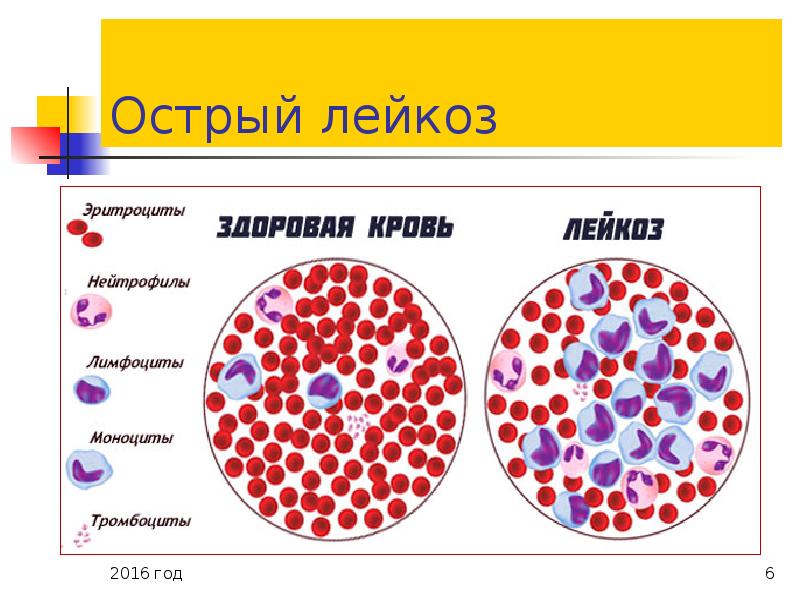
Стадии развития острого лейкоза
Протекание заболевания проходит несколько стадий:
- Начальная (первая) стадия, характеризующаяся проявлением общих неспецифических признаков патологии.
- Развернутая (вторая) фаза, что обуславливается проявлением ярких симптомов гемобластоза. Стадия протекает с возникновением первых атак раковых клеток, полной или частичной ремиссией, а затем рецидива или выздоровления.
- Терминальная (третья) стадия, при которой происходит глубокое угнетение процесса созревания и развития здоровых клеток крови. В этом случае костный мозг полностью замещается аномальными клетками. Прогноз жизни у детей при неэффективном лечении неблагоприятный, патология приводит к смерти пациента.
Симптомы и признаки патологии
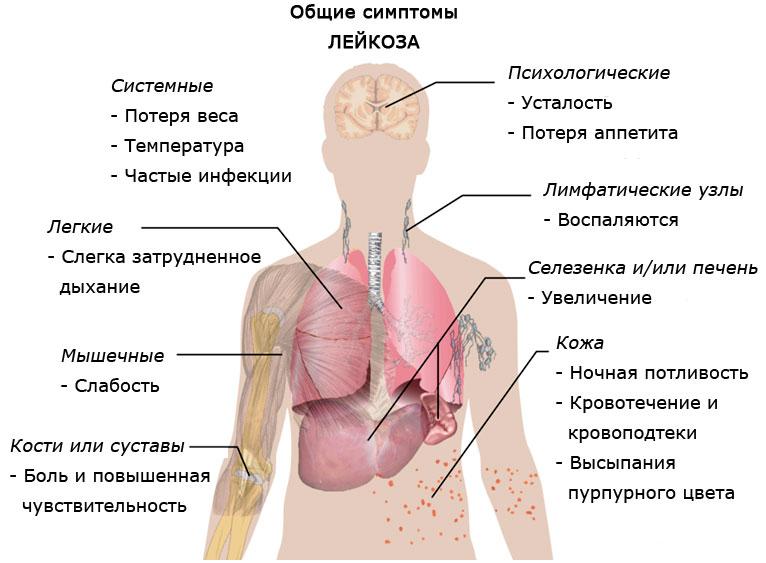
Установление формы острого лейкоза происходит после проведения всех диагностических мероприятий. Но, независимо от формы патологии, первые признаки недуга похожи между собой.
Проявление острого лейкоза может быть стертым или внезапным. Начальная стадия лейкоза характеризуется появлением лихорадки, потливости, появляется интоксикация, развивается анорексия. Первые атаки раковых опухолей обуславливаются сильными болевыми ощущениями в мышцах и костях, появлением артралгии, язвенного стоматита, гингивита. С момента появления аномальной клетки в костном мозге до проявления первых признаков патологии может пройти около двух месяцев.
Обратите внимание! Часто острый лейкоз проявляет симптомы, схожие с ОРВИ или ангиной, поэтому человек часто не обращается к врачу. Патология обнаруживается при профилактическом анализе гемограммы или в случае ее перехода во вторую стадию.
В развернутой фазе лейкоза развивается анемия, геморрагия, интоксикация и гиперпластический синдром, связано это с повышением кровоточивости. При этом наблюдается бледность кожи и слизистых оболочек, головокружение, хроническая усталость, ломкость ногтей и волос.
Обратите внимание! В народе это заболевание называют белокровие, так как происходит нарушение синтеза эритроцитов, что влечет развитие анемии.
На этой стадии заболевания признаки интоксикации более выражены, иммунитет человека снижается, что приводит к присоединению разных инфекций. Наблюдаются носовые и желудочно-кишечные кровотечения, появление единичных синяков, увеличение лимфатических узлов, гипертрофия миндалин. Нередко происходит поражение внутренних органов и оболочек мозга. Лейкоз поражает вилочковую железу, в результате чего она увеличивается в размерах и способствует нарушению дыхательной функции. Иногда может происходить отек лица и конечностей.
При успешном лечении наступает ремиссия. При ремиссии снижается содержание раковых клеток в крови. Если заболевание не вызвало рецидивов на протяжении пяти лет, медики говорят о полном выздоровлении пациента. При увеличении раковых клеток в костном мозге более чем на 20%, принято говорить о возникновении рецидива.
При невозможности достижения ремиссии заболевания, констатируется терминальная фаза заболевания. На этой стадии симптомы острого лейкоза проявляются в виде нарушений функций внутренних органов, которые несовместимы с жизнью. В этом случае наблюдается анемия, пневмония, абсцессы, сепсис, сильная интоксикация. В этом случае лейкоз имеет плохой прогноз выживаемости.
Обратите внимание! Причиной летального исхода становятся сильные кровотечения, развитие сепсиса, кровоизлияния в головной мозг.
Диагностика
При наличии признаков и симптомов патологии у взрослых и детей, проводится диагностика заболевания. Исследование острого лейкоза происходит в несколько этапов:
- Анализы крови. Сначала врач изучает анамнез больного, назначает анализ крови. Который повторяют несколько раз для исключения ошибки. При исследовании крови в ней обнаруживается содержание бластов, сниженный уровень гемоглобина, лейкоцитоз.
- Анализы костного мозга. Для диагностики костного мозга применяется цитохимический анализ, позволяющий не только определить наличие раковых клеток, но и установить вид острого лейкоза, а также иммунофенотипирование бластов. Для этого проводится пункция костного мозга или трепанобиопсия.
- Диагностика состояния внутренних органов. С целью выявления степени вовлечения в аномальный процесс внутренних органов проводят пункцию спинного мозга, рентгенографию, УЗИ, электрокардиографию, МРТ и КТ.
Врач также должен дифференцировать острый лейкоз от таких заболеваний, как ВИЧ-инфекция, мононуклеоз, цитомегаловирус, коллагеноз, агранулоцитоз, анемии, коклюш и туберкулез, остеобластическая форма рака и прочими.
Лечение
Острый лейкоз лечится двумя методами: химиотерапией и пересадкой костного мозга.
Обратите внимание! Схемы лечения для разных видов острого лейкоза отличаются. Какая будет выбрана схема, также зависит от возраста пациента, особенностей заболевания, уровня лейкоцитов в крови.
Первая стадия химиотерапии направлена на уменьшение количества раковых клеток. Затем целью лечения выступает устранение оставшихся аномальных клеток, увеличение уровня ферментов метаболизма с применением поддерживающей терапии.
Обратите внимание! Острый лимфобластный и миелобластный лейкоз лечится при помощи химиотерапии на протяжении двух лет.
Химиотерапия имеет побочные эффекты. У пациента выпадают волосы, появляется тошнота с периодическими рвотами, нарушается работа внутренних органов. Поэтому проводится сопутствующая терапия, при которой может быть назначено переливание крови, лечение антибактериальными препаратами и цитостатиками. Пациент в это время должен защитить себя от возможности инфицирования.
Пересадка стволовых клеток происходит от совместимого донора. Этот метод лечения проводится при двух видах острого лейкоза, во время первой полной ремиссии. При остром миелоидном лейкозе (ОМЛ) пересадка стволовых клеток является единственным способом спасения жизни больного. Перед операцией пациенту назначают иммуносупрессивную терапию с целью устранения оставшихся раковых клеток и повышения иммунитета для предупреждения отторжения донорских клеток.
При лечении острого миелоидного лейкоза (ОМЛ) необходимо правильно питаться.
Обратите внимание! Пересадку костного мозга не проводят при серьезных нарушениях работы внутренних органов, ОРВИ, рецидиве заболевания, а также в пожилом возрасте.
Прогноз
У взрослых и детей прогноз жизни зависит от вида патологии и стадии ее развития. При наличии третьей стадии лейкоза пациент умирает, также летальный исход наблюдается при остром лимфобластном лейкозе Т, особенно это касается детей.